Trattamento mini-invasivo delle Neuroma di Morton
L'Analisi
Il neuroma di Morton è una condizione dolorosa che affligge la pianta del piede, più precisamente l’area compresa tra il terzo e il quarto dito. Questa patologia è caratterizzata da un ispessimento del tessuto che circonda uno dei nervi che conducono alle dita, causando un dolore acuto e bruciante nella parte anteriore del piede . Sebbene spesso definito “neuroma”, in realtà non si tratta di una vera e propria neoplasia, bensì di una fibrosi degenerativa del nervo interdigitale, principalmente dovuta a compressione e irritazione cronica a livello del legamento intermetatarsale trasverso . Questa condizione è nota anche con diverse altre denominazioni, tra cui metatarsalgia di Morton, neurite interdigitale, intrappolamento di Morton, nevralgia interdigitale, neuroma interdigitale, sindrome da compressione del nervo interdigitale e neuroma intermetatarsale . Il neuroma di Morton si manifesta con maggiore frequenza nelle donne di età compresa tra i 30 e i 60 anni .
I sintomi tipici del neuroma di Morton includono un dolore acuto, bruciante, lancinante o trafittivo localizzato nella pianta del piede, che può irradiarsi alle dita . Molti pazienti descrivono la sensazione di avere un sassolino, una biglia o una piega nel calzino all’interno della scarpa . Possono anche presentarsi formicolio o intorpidimento alle dita dei piedi, in particolare tra il terzo e il quarto dito . Il dolore tende a peggiorare durante la deambulazione e con l’uso di calzature strette o con tacco alto, mentre si attenua con il riposo e la rimozione delle scarpe . È raro che si manifesti dolore notturno .
Le cause precise del neuroma di Morton non sono sempre ben definite, ma si ritiene che siano correlate a irritazione, pressione o lesioni a uno dei nervi che innervano le dita . Diversi fattori di rischio possono contribuire allo sviluppo di questa condizione. L’uso di calzature inadeguate, come tacchi alti o scarpe strette, può esercitare una pressione eccessiva sulle dita e sulla pianta del piede . Anche la partecipazione ad attività sportive ad alto impatto, come la corsa, o sport che richiedono l’uso di scarpe strette, come lo sci o l’arrampicata, può sottoporre i piedi a traumi ripetitivi . Le deformità del piede preesistenti, come l’alluce valgo, le dita a martello, gli archi plantari alti o i piedi piatti, possono aumentare il rischio di sviluppare il neuroma di Morton . Ulteriori fattori includono microtraumi ripetuti, instabilità nella funzione meccanica del piede, ispessimento del legamento metatarsale trasverso e borsite intermetatarsale .
Il trattamento iniziale del neuroma di Morton è spesso di tipo conservativo e comprende la modifica delle calzature, l’uso di ortesi plantari, la somministrazione di farmaci antinfiammatori, il riposo e l’applicazione di ghiaccio . Tuttavia, quando questi approcci non forniscono un sollievo adeguato, si possono considerare diverse opzioni di trattamento mini-invasivo prima di ricorrere alla chirurgia tradizionale, come la neurectomia . Queste opzioni includono iniezioni (di corticosteroidi, alcol, fenolo, tossina botulinica o per idrodissezione), tecniche di ablazione (con radiofrequenza o crioablazione) e procedure di decompressione (endoscopica o percutanea) .
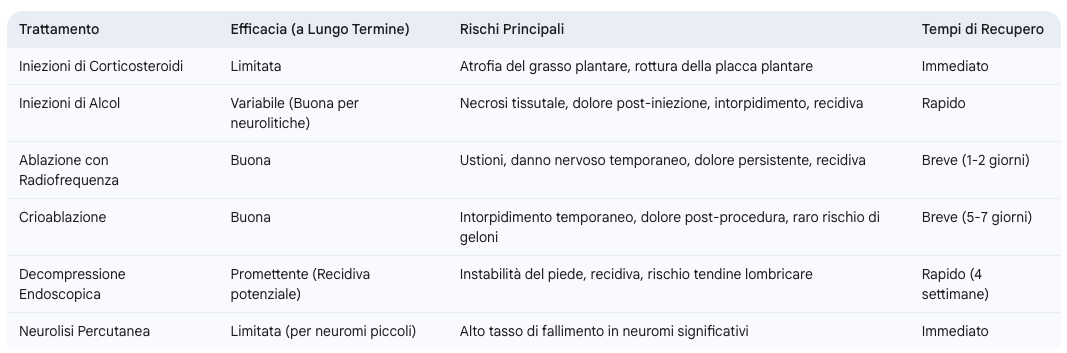
Tra le opzioni iniettive, le iniezioni di corticosteroidi prevedono l’introduzione di un farmaco steroideo (cortisone) direttamente nell’area circostante il neuroma, spesso con la guida di ultrasuoni per una maggiore precisione . Il meccanismo d’azione si basa sulla riduzione del gonfiore e dell’infiammazione del nervo, alleviando così il dolore . Queste iniezioni possono portare a un rapido sollievo sintomatico, specialmente nelle fasi iniziali della condizione . Tuttavia, esistono potenziali rischi associati, tra cui l’atrofia del grasso sottocutaneo e del cuscinetto adiposo plantare, la decolorazione della pelle e la rottura della capsula articolare adiacente con conseguente deformità del dito . Iniezioni ripetute possono aumentare il rischio di rottura della placca plantare , e l’efficacia a lungo termine di questo trattamento può essere limitata . Il tempo di recupero è minimo, consentendo al paziente di riprendere rapidamente le normali attività . L’efficacia delle iniezioni di corticosteroidi varia; possono fornire un sollievo temporaneo, ma spesso non risolvono il problema in modo definitivo . Sembra che siano più efficaci per lesioni di dimensioni inferiori a 5 mm e se utilizzate nelle fasi precoci della malattia .
Le iniezioni di alcol rappresentano un’altra opzione mini-invasiva, con l’introduzione di etanolo concentrato direttamente nel neuroma, spesso sotto guida ecografica . Si distinguono iniezioni con basse concentrazioni (sclerosanti, che richiedono sedute ripetute) e alte concentrazioni (neurolitiche, meno frequenti) . L’alcol agisce producendo una neurolisi chimica attraverso la disidratazione, la necrosi e la precipitazione del protoplasma, danneggiando le fibre nervose . Le iniezioni ad alta concentrazione mirano a inibire completamente la funzione del neuroma . I benefici includono la potenziale alternativa alla chirurgia con un recupero rapido e senza necessità di inattività . I tassi di successo riportati sono variabili (dal 20% al 90%) . Le iniezioni neurolitiche ad alta concentrazione, eseguite sotto guida ecografica, mostrano risultati promettenti a lungo termine, con tassi di efficacia superiori all’85% . Tuttavia, esistono potenziali rischi, come dolore durante l’iniezione, rischio di necrosi dei tessuti circostanti con concentrazioni più elevate, possibili reazioni infiammatorie, dolore plantare transitorio, edema del midollo osseo dell’avampiede, sensazione di bruciore post-iniezione e intorpidimento o parestesia . In rari casi, si può verificare ischemia digitale . Alcuni esperti temono che iniezioni fallite possano peggiorare la condizione a causa della formazione di tessuto cicatriziale . Il tempo di recupero è generalmente rapido, con la possibilità di riprendere le normali attività in breve tempo; si raccomanda riposo per almeno 24 ore dopo la procedura .
Altre opzioni iniettive meno comuni includono le iniezioni di fenolo, che presentano un rischio maggiore di danni ai tessuti adiacenti , e le iniezioni di tossina botulinica, per le quali l’evidenza di efficacia è ancora limitata e l’effetto è temporaneo . L’idrodissezione nervosa guidata da ultrasuoni è una tecnica che prevede l’iniezione di liquido (solitamente un anestetico) intorno al nervo intrappolato, guidata da ultrasuoni, per separarlo dai tessuti circostanti . Questa procedura può rilasciare la compressione nervosa, alleviando potenzialmente intorpidimento, formicolio e dolore, e rappresenta un’alternativa alla chirurgia aperta . È generalmente considerata una procedura a basso rischio, sebbene i rischi specifici non siano dettagliati nei frammenti disponibili.
Tra le tecniche di ablazione, l’ablazione con radiofrequenza (RFA) guidata da ultrasuoni prevede l’inserimento di un ago sottile guidato da ultrasuoni fino al neuroma. Successivamente, vengono utilizzate onde di radiofrequenza per generare calore (circa 90°C) e distruggere il nervo, interrompendo la trasmissione del dolore . Spesso, dopo la procedura, viene somministrata un’iniezione di steroidi per ridurre il dolore e l’infiammazione . Il calore distrugge le fibre nervose che trasmettono il dolore (ablazione termica) . Questa tecnica ha dimostrato alti tassi di soddisfazione del paziente e sollievo dal dolore a lungo termine . È una procedura minimamente invasiva, spesso eseguita in regime ambulatoriale con anestesia locale . Alcuni studi suggeriscono un’efficacia superiore all’88% . I potenziali rischi sono rari, ma possono includere ustioni, infezioni, formazione di ascessi, lividi, intorpidimento temporaneo o danno nervoso . Il tempo di recupero è generalmente breve, con la possibilità di riprendere le normali attività entro uno o due giorni . Studi riportano un miglioramento dei sintomi nel 71-87% dei pazienti , con efficacia anche in pazienti con precedente chirurgia di escissione .
La crioablazione (criochirurgia) guidata da ultrasuoni utilizza temperature estremamente fredde (fino a -70°C) erogate tramite una criosonda guidata da ultrasuoni per congelare e distruggere il tessuto del neuroma . Sulla punta della sonda si forma una sfera di ghiaccio di 6-10 mm . Il freddo estremo inibisce i segnali di dolore, causa danni vascolari e degenerazione nervosa, distruggendo il tessuto ispessito intorno al nervo, mentre il nervo stesso viene preservato, consentendo la rigenerazione . I benefici includono un minor rischio di cicatrici rispetto alla chirurgia aperta, la preservazione della sensibilità nel piede e un basso rischio di formazione di neuroma del moncone . È una procedura ambulatoriale con recupero generalmente rapido e tassi di successo superiori all’80% . I potenziali rischi sono lievi dolore localizzato e lividi post-procedura, con raro rischio di infezione, ascesso, danno alla sensazione (intorpidimento temporaneo), cicatrici e dolore o intorpidimento prolungati . La maggior parte dei pazienti riprende le attività entro 5-7 giorni , e il dolore si risolve generalmente entro 2-4 settimane . La crioablazione è considerata efficace quanto la chirurgia con minori rischi e un periodo di recupero più breve .
Tra le procedure di decompressione, la decompressione endoscopica del nervo intermetatarsale (EDIN) è una tecnica chirurgica mini-invasiva che prevede il rilascio del legamento intermetatarsale trasverso profondo (DTML) attraverso una o due piccole incisioni utilizzando uno strumento endoscopico per la visualizzazione . Questa procedura rilascia la pressione sul nervo intrappolato . I benefici includono un recupero più rapido e un ritorno più veloce alle normali attività, con possibilità di carico immediato nella maggior parte dei pazienti e cicatrici minime . Preserva la funzione nervosa e la sensibilità distale . Tuttavia, esiste un possibile rischio per il tendine del lombricare e alcuni studi suggeriscono un tasso di recidiva più elevato rispetto alla neurectomia . Il tempo di recupero è generalmente rapido, con la maggior parte dei pazienti in grado di indossare scarpe da tennis il giorno dopo l’intervento e di riprendere le normali attività in circa quattro settimane .
La neurolisi percutanea prevede la sezione del legamento intermetatarsale trasverso profondo attraverso una piccola incisione tra le dita dei piedi per liberare il nervo . È una tecnica mini-invasiva, ma presenta un alto tasso di fallimento in caso di ispessimento significativo del nervo . Il carico è consentito immediatamente dopo la procedura, con una ripresa graduale delle attività sportive .
I trattamenti mini-invasivi per il neuroma di Morton offrono diversi vantaggi rispetto alle opzioni chirurgiche tradizionali. Sono generalmente meno invasivi e causano una riduzione del trauma chirurgico . I tempi di recupero sono spesso più brevi , con una conseguente riduzione del dolore post-operatorio . Le incisioni sono più piccole, portando a cicatrici meno evidenti . Molte procedure possono essere eseguite in regime ambulatoriale , con un minor danno ai tessuti circostanti e un ritorno più rapido al lavoro e alle normali attività . In alcune tecniche, come la crioablazione e la decompressione endoscopica, si può preservare la sensibilità del piede .
Tuttavia, è importante considerare i potenziali rischi e le complicanze associati a ciascuna procedura mini-invasiva. Le iniezioni di corticosteroidi possono causare atrofia del grasso plantare e rottura della placca plantare, con un’efficacia limitata nel tempo . Le iniezioni di alcol possono comportare necrosi tissutale, dolore post-iniezione, intorpidimento e, in rari casi, ischemia digitale . L’ablazione con radiofrequenza può causare ustioni, danno nervoso temporaneo e recidiva del dolore . La crioablazione può portare a intorpidimento temporaneo, dolore post-procedura e, raramente, geloni . La decompressione endoscopica può essere associata a instabilità del piede e potenziale recidiva . La neurolisi percutanea ha un alto tasso di fallimento nei casi di neuroma significativo . La chirurgia aperta, sebbene efficace, presenta rischi maggiori di complicanze, tra cui dolore post-chirurgico persistente, neuroma del moncone e perdita di sensibilità .
Il processo di recupero dopo un trattamento mini-invasivo per il neuroma di Morton varia a seconda della procedura. Le iniezioni di corticosteroidi consentono un recupero immediato, mentre le iniezioni di alcol richiedono un riposo di 24 ore seguito da una rapida ripresa delle attività . L’ablazione con radiofrequenza e la crioablazione permettono generalmente di tornare alle normali attività entro pochi giorni . La decompressione endoscopica consente il carico immediato e un ritorno completo in circa quattro settimane . La neurolisi percutanea prevede un carico immediato con una graduale ripresa dell’attività sportiva . Le raccomandazioni post-operatorie comuni includono riposo, elevazione del piede, applicazione di ghiaccio, uso di calzature comode e una graduale ripresa delle attività .
L’efficacia a lungo termine dei trattamenti mini-invasivi è stata valutata in diversi studi. Le iniezioni di corticosteroidi hanno un’efficacia limitata nel tempo , mentre le iniezioni di alcol, in particolare quelle neurolitiche ad alta concentrazione guidate da ultrasuoni, mostrano risultati promettenti a distanza . L’ablazione con radiofrequenza e la crioablazione hanno riportato buoni tassi di successo a lungo termine . La decompressione endoscopica offre un recupero rapido, ma alcuni studi suggeriscono tassi di recidiva più elevati rispetto alla neurectomia . L’efficacia a lungo termine può dipendere da vari fattori, tra cui la gravità iniziale del neuroma, la tecnica specifica utilizzata e l’esperienza del medico.
In sintesi, i diversi trattamenti mini-invasivi per il neuroma di Morton presentano profili di efficacia, rischi e tempi di recupero variabili. Le iniezioni di corticosteroidi offrono un sollievo rapido ma temporaneo, mentre le iniezioni di alcol, in particolare quelle neurolitiche guidate da ultrasuoni, mostrano un potenziale per risultati a lungo termine. L’ablazione con radiofrequenza e la crioablazione emergono come opzioni efficaci con recuperi brevi e rischi relativamente bassi. La decompressione endoscopica offre un recupero rapido ma potrebbe avere un tasso di recidiva più elevato. La scelta del trattamento più appropriato dovrebbe essere personalizzata in base alle caratteristiche del paziente, alla gravità dei sintomi e alle preferenze individuali, dopo un’attenta valutazione dei potenziali benefici e rischi di ciascuna opzione.